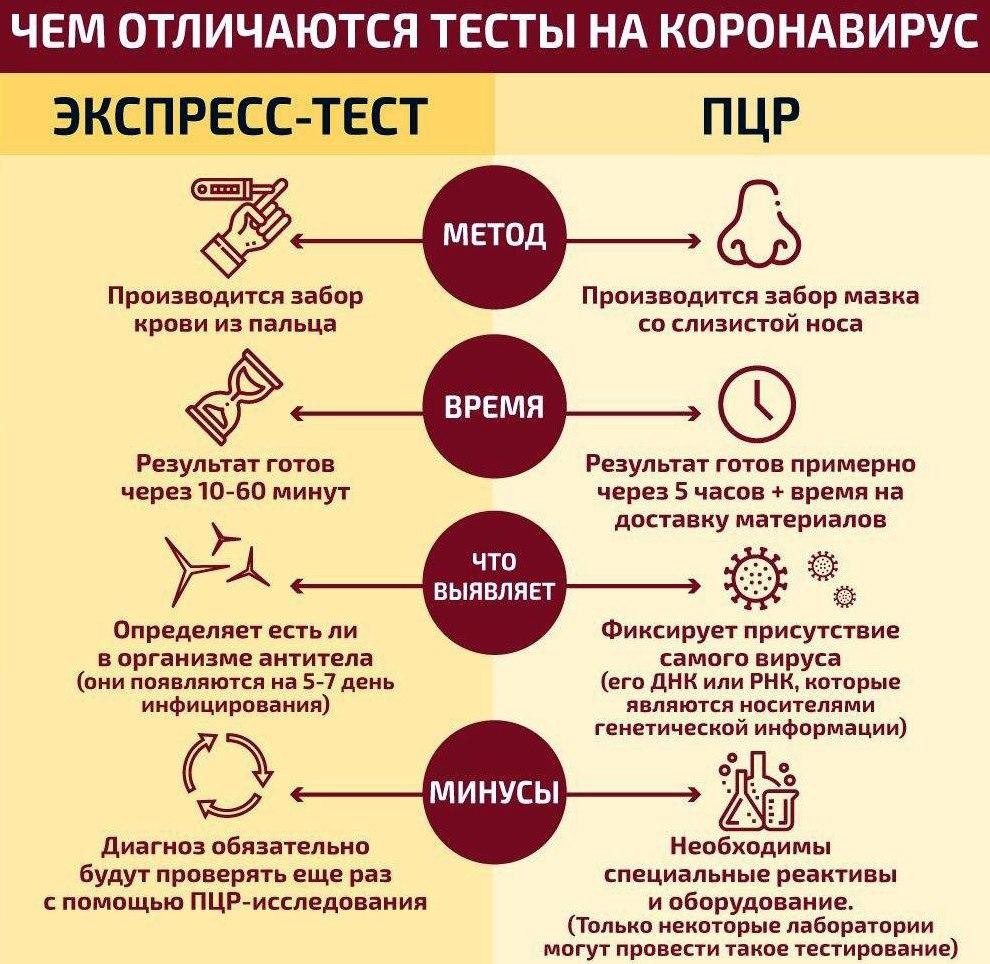
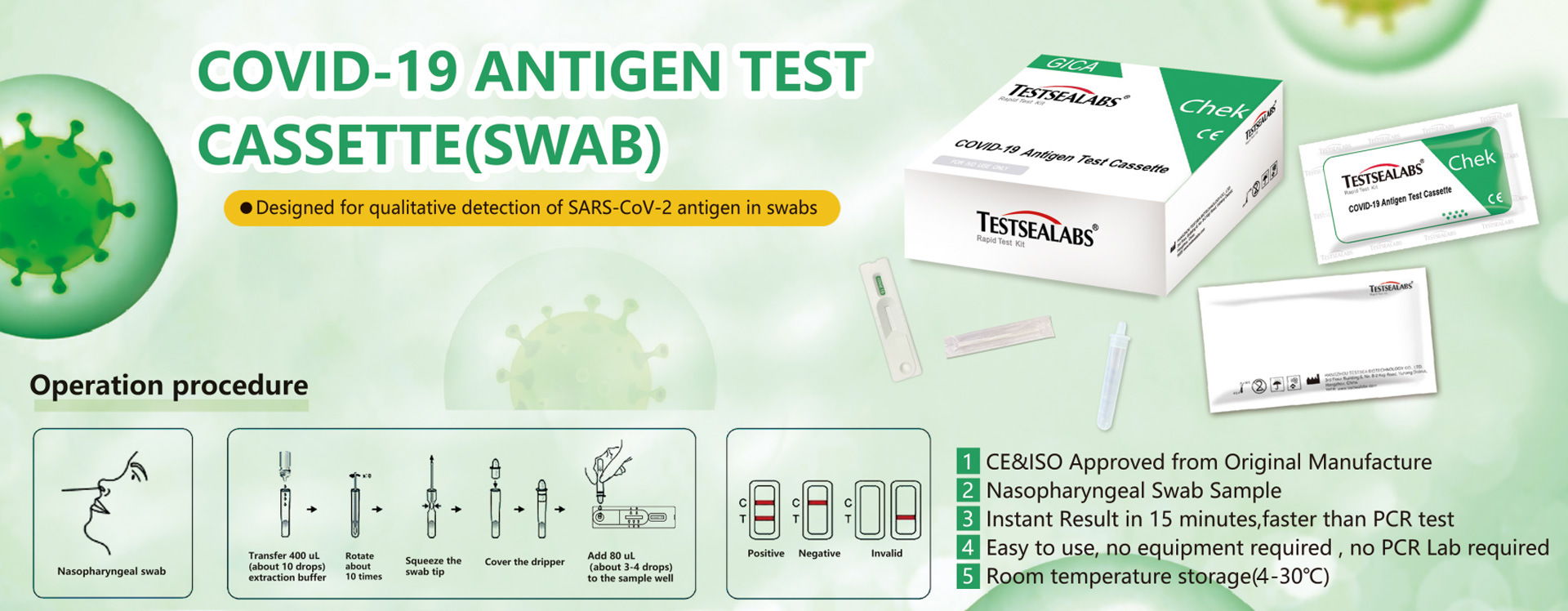
Информация о COVID-19
COVID-19 – это название инфекции и заболевания, вызванного новым штаммом коронавируса под названием SARS-CoV-2. Один тип теста COVID-19 может обнаружить генетический материал (РНК) вируса в пробе, взятой из дыхательных путей. Серологический тест COVID-19 обнаруживает антитела, вырабатываемые в ответ на инфекцию. В свою очередь, тест на антиген COVID-19 позволяет обнаружить вирусные белки в образцах из дыхательных путей, но этот тест пока еще малодоступен.
SARS-CoV-2 – это новый вирус, который появился в декабре 2019 года и распространился по всему миру с огромной скоростью, в результате чего Всемирная организация здравоохранения (ВОЗ) объявила о пандемии. Поскольку пандемия продолжается, ученые исследуют вирус и расширяют свои знания об инфекции COVID-19.
Есть семь типов коронавирусов, которые заражают людей. Большинство из них вызывают легкие или умеренные респираторные симптомы, но инфекция SARS-CoV-2 похожа на MERS (ближневосточный респираторный дистресс-синдром) и SARS (острый тяжелый респираторный дистресс-синдром), поскольку она может быть более тяжелой и в некоторых случаях приводить к тяжелому воспалению легких и даже смерти.
SARS-CoV-2 – это новый вирус, поэтому каждый человек потенциально подвержен заражению, и в настоящее время неизвестно, в каких случаях возникают серьезные осложнения. В отличие от сезонного гриппа, который также может быть тяжелым и смертельным, в настоящее время прививок или специфических методов лечения SARS-CoV-2 пока нет.
Примерно через 1-2 недели после заражения организм начинает вырабатывать антитела против вируса, и их уровни постепенно увеличиваются со временем. Однако пока не известно, как долго длится их производство и обеспечивают ли они иммунитет, защищая от повторного заражения.
В некоторых случаях инфекция может протекать бессимптомно или симптомы могут быть незначительными, но больной все равно может заразить других людей («тихий носитель»). По предварительным данным, в 80% случаев симптомы отсутствуют или они носят умеренный или легкий характер, и зараженный человек выздоравливает в течение 1-2 недель.
Симптомы COVID-19 обычно появляются через 2-14 дней после контакта с вирусом. Исследования, проведенные на сегодняшний день, показывают, что среднее время от подверженности развитию заболевания (инкубационный период) составляет около 5 дней, и у 97% тех, у кого появились симптомы, заражение и развитие симптомов произошло в течение 11 дней.
Основные симптомы, связанные с COVID-19:
- кашель;
- одышка;
- проблемы с дыханием.
Также больной может испытывать жар, озноб, судороги с ознобом, мышечные боли, головную боль, боль в горле и потерю обоняния или вкуса. Симптомы могут появляться периодически, и иногда пациент может чувствовать себя лучше. У детей и младенцев заболевание обычно протекает легче.
Риск тяжелой инфекции увеличивается с возрастом и наличием сопутствующих заболеваний, таких как болезни сердца, заболевания легких, гипертонии, диабета или нарушения иммунной системы. У некоторых пациентов развивается пневмония, и в наиболее тяжелых случаях необходимо специальное оборудование для обеспечения адекватного снабжения организма кислородом.
В крайних случаях COVID-19 может привести к повреждению органов и даже смерти.
Суть метода и когда его назначают
Полимеразная цепная реакция представляет собой способ молекулярной анализа. Частный путь применения ПЦР-диагностики — это выявление всевозможных инфекционных патологий: будь то бактериальные, грибковые или вирусные поражения.
Практический смысл заключается в следующем.
Инфекционные возбудитель в любом случае оставляет в кровеносном русле пациента, на слизистых оболочках часть своего генетического материала.
Врачи берут фрагмент биологической жидкости или иную пробу, после чего с помощью специальных ферментов удлиняют, удваивают существующую ДНК.
И так до тех пор, пока необходимая часть генетического материала не станет достаточно длинной для того, чтобы ее удалось обнаружить с помощью специального детектора.
По результатам можно говорить о развитии того или иного инфекционного поражения, его давности.
ПЦР используется не только для диагностики текущих септических процессов. Есть разные модификации способа. С помощью этого же метода, иммунологической разновидности, можно определить антитела к тому или иному агенту.
Благодаря чему, удается выявить сопротивляемость организма этому конкретному возбудителю, наличие или отсутствие иммунитета. Работа врачей заключается в том, чтобы верно толковать результаты.
С помощью все того же ПЦР можно установить отцовство, определить присутствие наследственных генетических патологий. Это в своем роде уникальная и перспективная методика обследования.
Показаний к назначению анализа полимеразной цепной реакции множество.
Вот лишь некоторые возможные варианты:
- Предполагаемые вирусные инфекции, поражающие печень. Все формы гепатита. На расстройство косвенно указывают такие симптомы: боли в правом боку, нарушения пищеварения, поносы, запоры, тяжесть под ребрами в проекции органа, пожелтение кожи и склер глаз, ощущение горечи во рту, тошнота, рвота, увеличение объемов живота. ПЦР позволяет поставить точку в вопросе. Назначается в первую же очередь.
- Диагностика СПИДа. Определить ВИЧ инфекцию можно несколькими способами. Но полимеразная цепная реакция дает однозначный ответ, практически сразу. Потому именно ПЦР считается предпочтительным вариантом и основной мерой диагностики.
- Венерические инфекции. Обследование проводится в любой момент. В качестве биоматериала забирают мазок со слизистых оболочек уретры.
Методика предоставляет точные результаты. С ее же помощью можно обнаружить ход течения заболевания, давность, наличие иммунитета, сопротивляемость организма.
Проводится параллельно с микробиологическим исследованием или вместо него. Зависит от ситуации.
На венерические инфекции указывают такие симптомы: боли в области половых органов, рези при мочеиспускании, жжение, зуд, выделения гнойного, прозрачного характера с неприятным запахом или без такового, нарушения отхождения урины.
- Герпесвирусные инфекции, папилломатоз. Другими способами определить патологические процессы, ассоциированные с этими возбудителями, не выйдет. Многие из них потенциально опасны. Некоторые штаммы вируса папилломы человека крайне агрессивны, онкогенны. Могут привести к сложным формам рака. Потому так важна ранняя диагностика.
- Злокачественные процессы на начальной стадии. Пока еще симптомов нет. С помощью ПЦР-анализа удается обнаружить аномальные клетки, которые имеют одну, а то и несколько мутаций генетического материала.
Как правило, это случайные находки. Например, при анализе соскоба со слизистых оболочек полости рта заядлого курильщика.
Благодаря такому способу удается обнаружить проблему на ранней стадии, когда как таковой опухоли еще нет. Но предпосылки — представлены в полном объеме.
- Исследование иммунной реакции на того или иного возбудителя. Изучают особые вещества, которые отвечают за инактивацию и сдерживание аномальных агентов, инфекционных структур. Методика отличается от схожего по целям ИФА.
- Обследование на предмет генетических аномалий. В рамках диагностики наследственных патологических процессов. В качестве основного метода.
- Также с помощью ПЦР возможно установление отцовства, родства двух людей. Но это тема для отдельного разговора.
Для исследования забирают биоматериал. Какой именно — зависит от конкретных показаний. Обычно берут мазки со слизистых оболочек полости рта, половых органов, уретры.
В качестве исходного образца изучают мочу, кровь, мокроту, слюну. Есть отдельные условия по подготовке и проведению диагностики полимеразной цепной реакции.
Почему тесты не делают всем подряд?
Исследование биоматериала на коронавирус с помощью ПЦР — довольно трудоемкий и финансово затратный процесс. Для данного метода требуется сложное оборудование и специально подготовленные медицинские работники.
ВОЗ рекомендует проводить как можно больше исследований, но каждая страна имеет право выбирать свою стратегию борьбы с пандемией. Масштабные тестирования проводятся в Китае, Южной Корее, Германии.
В Италии и Франции тесты делают только отдельным категориям граждан. Такого же мнения придерживается министр здравоохранения Михаил Мурашко. Он заявил: «Нет смысла сегодня бежать и каждому проверяться на предмет коронавируса».
НЕРАЦИОНАЛЬНЫЕ РЕЗУЛЬТАТЫ ТЕСТОВ
Также несомненно, что мы не можем узнать уровень ложноположительных результатов ПЦР-тестов без широко распространенного тестирования людей, у которых определенно нет вируса, подтвержденного этим методом, не зависящим от теста (имеющим твердый золотой стандарт).
Поэтому неудивительно, что существует несколько работ, иллюстрирующих иррациональные результаты тестов.
Например, уже в феврале орган здравоохранения китайской провинции Гуандун сообщил, что люди полностью выздоровели от болезни, виной которой является COVID-19, начали тестировать «отрицательный», а затем снова «положительный» .
Месяц спустя статья, опубликованная в Журнале медицинской вирусологии, показала, что 29 из 610 пациентов в больнице в Ухане имели от 3 до 6 результатов анализов, которые менялись между «отрицательными», «положительными» и «сомнительными» .
Третий пример – исследование из Сингапура, в котором тесты проводились почти ежедневно на 18 пациентах, и большинство из них переходило от «положительного» к «отрицательному» обратно к «положительному», по крайней мере, один раз и до пяти раз у одного пациента .
Даже Ван Чен, президент Китайской академии медицинских наук, признал в феврале, что тесты ПЦР «точны только на 30–50 процентов», в то время как Син Ханг Ли из Милфордской лаборатории молекулярной диагностики 22 марта 2020 г. отправил письмо группе реагирования на коронавирус ВОЗ и Энтони С. Фаучи, заявив, что:
Другими словами, даже если мы теоретически предположим, что эти ПЦР-тесты действительно могут обнаружить вирусную инфекцию, тесты будут практически бесполезными и вызовут только необоснованный страх среди «положительных» людей.
Все это согласуется с тем фактом, что CDC и FDA, например, признают в своих файлах, что так называемые «тесты SARS-CoV-2 RT-PCR» не подходят для диагностики SARS-CoV-2.
В «CDC 2019-Novel Coronavirus (2019-nCoV) в режиме реального времени RT-PCR Диагностическая панель» Файл от 30 марта 2020 года, к примеру, он говорит:
А также:
И FDA признает, что :
Тест на антитела к коронавирусу класса IgG
Для чего нужен: Диагностика перенесенной инфекции COVID-19 (пост-фактум); в будущем – оценка эффективности вакцины.
Кто должен сдавать:
- Те, кто могли переболеть инфекцией: лица, в прошлом имевшие острые симптомы или лица, имевшие достоверный контакт с инфицированным человеком или человеком с острыми симптомами. При этом мазок ПЦР не проводился, либо есть основания считать, что он мог быть ложноотрицательным
- Те, кто хотят узнать статус своего иммунитета к коронавирусной инфекции
Когда делать: Антитела IgG обнаруживаются в крови на 3-4 неделе с момента контакта с вирусом SARS-CoV-2.
Комментарий: Антитела класса IgG могут сохраняться в организме человека длительное время, поэтому выявление их в крови однозначно свидетельствует о том, что человек переболел коронавирусом. Таким образом, тест рассматривается в качестве поздней диагностики COVID-19 и в качестве подтверждения диагноза при осложнениях (мультисистемный воспалительный синдром).
Существует две разновидности тестов на антитела. Экспресс-тест показывает только наличие или отсутствие антител (кровь берется из пальца). Как видно из названия, его преимущество в скорости анализа: результат можно получить уже через 20 минут. Иммуноферментный анализ, в отличие от экспресс-теста, предполагает забор крови из вены и показывает концентрацию антител в крови, благодаря чему можно сделать вывод о стадии заболевания.
Зачастую лаборатории предлагают сдать анализ на оба вида антител.
В начале эпидемии ученые говорили о том, что серологическое тестирование поможет им установить уровень коллективного иммунитета в разных странах. Однако сейчас эксперты не рекомендуют применять тест на антитела в этих целях: сначала необходимо установить наличие, стойкость и продолжительность иммунитета у переболевших COVID-19.
Важность клинической диагностики ВИЧ
В понимании многих людей ВИЧ-инфицированный человек выглядит болезненно, изнеможенно. Он кашляет, чихает, чешется, стонет, у него все болит… На самом деле это не так! Проблема в том, что после инфицирования ВИЧ и в последующий инкубационный период симптомы полностью отсутствуют. Затем наступает острая фаза, на протяжении которой присутствуют симптомы, напоминающие ОРВИ или грипп. Но и они вскоре проходят, и наступает, так называемый, латентный период – продолжительный промежуток времени, когда ВИЧ-инфекция себя ничем не выдает. С момента инфицирования и до стадии пред-СПИДа может пройти порядка 10 лет, в течение которых, ни сам пациент, ни его окружение, даже и не подозревают о болезни. А когда она уже на полную мощность заявляет о себе, контролировать ее очень трудно. Сложно противостоять осложнениям ВИЧ, поддерживать практически разрушенную иммунную систему человека.
Очень важно понимать, что, хотя и есть группы риска – гомосексуалисты, наркозависимые и девушки легкого поведения – в основной массе, пациенты с ВИЧ-инфекцией – это обычные люди. Они учатся, ходят на работу, посещают общественные места, знакомятся в интернете – в общем, живут как все. К сожалению, но от ВИЧ никто не застрахован
Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ
К сожалению, но от ВИЧ никто не застрахован. Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ.
Не ошибается лишь тот, кто не живет! Мы не можем знать все наперед, не можем исправить уже совершенных ошибок, но мы можем предпринять простые шаги для исправления их последствий – обратиться в ближайший кожно-венерологический диспансер, в местную клинику или специализированный СПИД-центр для сдачи анализов и ранней диагностики ВИЧ.
Статьи

Зачем нужен ПЦР-тест после вакцинации
ПЦР-тест или полимеразная цепная реакция – метод молекулярно-генетического исследования, указывающий на наличие или отсутствие инфекции в организме больного.
19.01.2022
Узнать больше
Как подготовиться к сдаче ПЦР-теста на COVID-19
В связи с повышенными рисками заражения коронавирусной инфекцией и появлением новых штаммов COVID-19 все больше людей сталкиваются с необходимостью пройти обследование на наличие SARS-CoV-2 в организме.
16.01.2022
Узнать больше

Терапевт: что лечит и с чем можно обратиться
Часто случается так, что у человека возникает недомогание, непонятные головные боли или ощущение того, что в организме какие-то процессы происходят с нарушениями. В таких случаях, люди ходят на прием к терапевту. Терапевт – многопрофильный врач. К терапевту в первую очередь приходят пациенты, если возникла проблема. Врач-терапевт оценит состояние организма, диагностирует болезнь и направит к узкопрофильному врачу.
18.12.2022
Узнать больше
Какие анализы нужно сдать переболевшим COVID-19
Согласно информации от ученых из медицинской области, было установлено, что возбудитель — коронавирус SARS-CoV-2 — оказывает масштабное патогенетическое воздействие на органы и системы человеческого организма.
21.04.2022
Узнать больше
Как подготовиться к вакцинации: анализы перед прививкой от COVID-19
Коронавирус — патоген, потрясший планету в 2019 году и унесший жизни миллионов людей. Заболевание же, вызванное им, получило название COVID-19.
05.06.2022
Узнать больше

Тестирование на коронавирус: как выбрать метод исследования
Эпидемия коронавируса периодически вспыхивает с новой силой. Своевременная диагностика и правильное лечение значительно снижают риск развития осложнений. Поэтому необходимо знать, какие анализы сдают на ковид, что они показывают и какой из них самый точный.
27.09.2022
Узнать больше
Как лечат COVID-19?
Лечения против вируса, который вызывает COVID-19, пока не существует. Лечение состоит в основном из облегчения симптомов, то есть введения болеутоляющих средств – ацетаминофена, сиропов или средств от кашля. Пациенты должны много отдыхать и пить достаточно жидкости.
Тяжелая форма заболевания может потребовать госпитализации и введения кислорода. При возникновении серьезных симптомов, например, затруднении дыхания, немедленно обратитесь к врачу.
Сейчас ученые ищут дополнительные варианты лечения среди лекарств от других заболеваний, лекарств против других вирусов. Также тестируется лечение плазмой с антителами, полученной от людей, которые выздоровели от инфекции COVID-19.
Кто должен тестировать на антитела к SARS-CoV-2?
В принципе, противопоказаний для проведения тестов на антитела к SARS-CoV-2 нет. Но когда их следует делать?
- Когда, несмотря на выраженные симптомы заболевания, результат ПЦР-пробы отрицательный. Тогда определение антител IgM может быть диагностически полезным;
- После контакта с человеком с COVID-19 проверить, был ли контакт с вирусом (IgG и IgM);
- При подозрении на бессимптомную инфекцию, когда не проводился ПЦР-тест (IgG и IgM);
- После COVID-19 – уровень антител IgG позволит определить, выработал ли организм естественный иммунитет;
- После вакцинации против COVID-19 – для проверки эффективности иммунного ответа (IgG).
ПЦР-тест на коронавирус
Для чего нужен: Диагностика COVID-19, предотвращение дальнейшего распространения инфекции
Кто должен сдавать:
- Лица, которые регулярно контактируют с больными COVID-19 (врачи и работники медицинских служб)
- Те, кто наблюдают у себя симптомы коронавируса
- Те, кто контактировал с человеком, у которого подтверждена инфекция
Для бесплатного прохождения теста необходимо направление врача.
Когда делать: Рекомендуется проходить тест при появлении симптомов заболевания или через 5-7 дней после контакта с больным COVID-19.
Комментарий: Именно этот тест – на наличие вирусной РНК – ВОЗ рекомендует в качестве основания для постановки диагноза COVID-19. По словам Катрин Смолвуд, одного из главных специалистов ВОЗ, ПЦР-анализ является единственным способом достоверной диагностики коронавируса. При этом, по разным исследованиям, вероятность ложноотрицательных результатов колеблется от 5% до 40%. Зафиксирован случай, когда COVID-19 у пациента подтвердился только на пятый раз. Однако подобные исследования имеют серьезные ограничения, поскольку идеального стандарта для их проведения не существует.
Вирусолог клиники «Шарите» Кристиан Дростен сравнивает мазок на вирусную РНК с вылавливанием золотой рыбки сачком из аквариума: отрицательный результат не означает наверняка, что вируса в организме нет.
Если результат теста отрицательный, но есть подозрения на то, что он мог быть ложноотрицательным (были острые симптомы или достоверный контакт с инфицированным человеком или человеком с острыми симптомами), то рекомендуется придерживаться режима самоизоляции. Продолжительность изоляции в настоящее время пересматривается. К примеру, в Великобритании срок сокращен с 14 до 5 дней.
Кому сейчас делают тесты на коронавирус?
В России исследованию на COVID-19 подлежат определенные группы населения:
- люди с симптомами ОРВИ, которые за последние 2 недели пересекали границу или встречались с приехавшими из-за рубежа;
- пациенты с пневмонией;
- люди старше 60 лет, у которых появились признаки респираторной инфекции;
- пациенты с проявлениями ОРВИ и наличием хронических болезней;
- здоровые граждане, вернувшиеся в течение последних 14 дней из другой страны;
- пациенты с признаками ОРВИ.
Данные категории расположены в порядке убывания их значимости: сначала тестирование проводят для представителей первой группы риска, затем второй и т.д. Окончательное решение о направлении пациента на анализ принимает врач.
«В России проведено 1 млн 360 тыс. исследований», — заявила вице-премьер Татьяна Голикова 13 апреля на совещании у президента.
Можно ли пройти тест на коронавирус по собственному желанию?
С 6 апреля Центр молекулярной диагностики Роспотребнадзора начинает тестирование всех желающих без назначения врача. Такая информация указана на официальном сайте организации.
Для исследования Роспотребнадзор применяет современную тест-систему, которая соответствует европейским требованиям. Услуга проводится на коммерческой основе. Она доступна только для жителей Москвы и Московской области.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Разрешение обследовать пациентов на коронавирус получили частные лаборатории (“Хеликс”, “Гемотест”). Здесь любой человек при желании может проверить себя. Есть важный нюанс: для этого необходимо покинуть дом, что для москвичей расценивается как нарушение условий самоизоляции — сдача анализа не приравнивается к экстренной медицинской помощи.
Стоит ли делать платный анализ?
Необходимость проведения такой процедуры находится под большим вопросом по ряду причин:
- Цена. По данным РИА Новости, стоимость теста Роспотребнадзора составляет 1250 рублей. В частных лабораториях процедура обойдется еще дороже.
- Долгое ожидание. Для взятия мазка нужно записываться за несколько дней или даже недель, поэтому ко времени наступления очереди исследование может быть неактуально.
- Риск заразиться по дороге. До лаборатории нужно как-то доехать, поэтому есть риск проконтактировать с вирусом на улице, в транспорте.
ВОЗ заявляют, что самый лучший способ избежать инфицирования — строго соблюдать самоизоляцию. Если появились симптомы ОРВИ, нужно звонить врачу, который расскажет, что делать дальше и при необходимости назначит анализ на COVID-19.
Тестирование на наличие антител к коронавирусу COVID-19
Аналогично другим вирусным инфекциям, Коронавирус стимулирует гуморальный и клеточный иммунный ответ (IgM и IgG) . После вторжения вируса в организм, в крови больного начинают появляться сначала иммуноглобулин класса M (IgM), позднее – иммуноглобулин класса G (IgG), после чего активируется иммунитет и клетки иммунной системы атакуют собственные клетки, зараженные вирусом.
Для получения ответа на вопрос инфицирован ли пациент в данный момент, подвергался ли человек воздействию вируса и развился ли у него иммунный ответ, необходимо применение тестов на выявление антител (Ig G, Ig M, Ig A) к конкретному вирусу. В основе таких тестов лежат методы иммуноферментного анализа (ИФА), иммунохроматографии (ИХА) и их аналогов.
Антитела класса М появляются в острой фазе заболевания и снижаются после выздоровления. Антитела класса G появляются на 7 сутки от начала заболевания и держатся длительное время, продолжительность этого времени еще неизвестна.

По наличию и уровню IgM антител в крови можно судить о текущей или недавно перенесенной инфекции. Антитела IgM появляются уже через несколько дней после первых проявлений болезни (на 2-3 сутки от начала заболевания), их концентрация достигает максимума на 7-10 сутки от начала заболевания и определяются в крови 1- 1,5 месяца. IgM первым вырабатывается среди всех иммуноглобулинов при контакте организма с инфекцией, поэтому их называют иммуноглобулинами первичного иммунного ответа. Их присутствие в крови свидетельствует об острой стадии инфекционного процесса.
Специфические IgG антитела обычно присутствуют в крови длительное время и после выздоровления и могут выполнять защитную роль. Поэтому исследование уровня специфических IgG к SARS-CoV-2 может помочь для прогноза вероятного наличия иммунной защиты в результате перенесенной инфекции. Таким образом, определение IgG не используется при ранней диагностике инфекции – он обнаруживается в крови через две недели от начала заболевания, пик его определяется через месяц и продолжительность определения его пока неизвестна. IgG определяет появление иммунитета в дальнейшем.
Для первичного прохождения исследования на антитела, рекомендуется выявление в крови одновременно IgM и IgG антител.
У нас в клинике вы можете пройти экспресс-тестирование за 15 минут методом ИХА или сдать кровь на анализ на антитела методом ИФА. Мы работаем только с аккредитованными Роспотребнадзором лабораториями.

Как правильно самому сделать экспресс-тест на Ковид дома
Важно делать экспресс-тест на корону по определенным правилам. Самый сложный момент – забор биоматериала. Для этого берется мазок и проводится иммунохроматографический анализ с помощью набора реактивов, прилагающихся к тесту.
Для этого берется мазок и проводится иммунохроматографический анализ с помощью набора реактивов, прилагающихся к тесту.
Инструкция по применению экспресс-теста на Ковид Rapid-Covid-19-Антиген:
- Тщательно вымойте руки с мылом или обработайте санитайзером.
- Перед тем как проводить тестирование, откройте упаковку и проверьте, что всё содержимое на месте: инструкция, тест-картридж в упаковке, мягкая пробирка с насадкой-капельницей, стерильный зонд и буферный раствор.
- Внимательно изучите инструкцию и проверьте срок годности теста.
Теперь необходимо правильно взять биологический мазок и сделать экспресс-тест на Ковид:
- Извлеките тест-картридж из упаковки и поместите на ровную и чистую поверхность.
- Аккуратно высморкайтесь.
- Не касайтесь пальцами мягкого наконечника зонда.
- Введите зонд на 1,5 –3 см в ноздрю.
- Тщательно круговыми движениями проведите зондом по внутренней стенке каждой ноздри не менее 5 раз.
Важно в домашних условиях является не только правильно взять биоматериал, но и корректно закончить делать экспресс-тест:
- Добавьте 5 капель буфера из флакона в мягкую пробирку.
- Вставьте зонд в пробирку и произведите 10 вращательных движений, слегка сжимая корпус пробирки.
- Выньте зонд, сжимая пробирку.
- Закройте пробирку насадкой.
- Убедитесь, что насадка плотно вставлена в пробирку.
- Все содержимое пробирки медленно, по каплям, внесите в тестовое окно.
- Оцените результат через 15 минут, но не позднее 30 после внесения биоматериала.
Если время ожидания более 15 минут, результат теста может быть искажен. Это происходит из-за взаимодействия реактивов с воздухом.
Дополнительно стоит обратить внимание на меры предосторожности при использовании:
- Обращаться со всеми составляющими теста, как с биомедицинскими отходами.
- Уничтожать компоненты теста и биоматериалы необходимо в соответствии с инструкцией по утилизации.
- Не использовать тест повторно, после истечения срока годности и при нарушении герметичности упаковки.
Через час после вскрытия упаковки экспресс-тест становится непригоден. Поэтому использовать его необходимо сразу
Перед тем как правильно самому сделать экспресс-тест на Ковид дома, необходимо тщательно изучить все инструкции и меры предосторожности. Если по какой-либо причине сделать это не представляется возможным, лучше всего обратиться к медработнику. Если после прочтения инструкции остались вопросы, Офисмаг подготовил наглядный видеоролик:
Если после прочтения инструкции остались вопросы, Офисмаг подготовил наглядный видеоролик:
Как ухаживать за маленьким ребенком в случае положительного теста ПЦР
Дети, у которых подтвердился коронавирус, зачастую переносят заболевание в легкой форме
Однако при присмотре за ребенком с коронавирусом дома, важно:
Одеть малыша в комфортную одежду. Следите, чтобы он не потел и не дрожал.
Старайтесь давать ребенку пить много жидкости.
Кормление необходимо участить, если он питается смесью или грудным молоком. Грудное вскармливание можно продолжить, если вы и ваш малыш заражены COVID-19.
Нужно давать ему больше отдыхать.
Внимательно следите за симптомами ребенка, что болезнь не прогрессировала.
Если вы обнаружите, что болезнь у ребенка прогрессирует, его дыхание участилось и появились хрипы, аппетит сильно ухудшился или он теряет сознание, немедленно вызывайте педиатра.
Как сдать анализ ПЦР правильно: подготовка
Чтобы понять, как именно следует подготовиться к предстоящему анализу ПЦР, пациент должен обязательно уточнить у своего врача, какой именно биологический материал планируется взять. От этого непосредственно зависит подготовка.
- Выделения из половых органов, мазок из шейки матки или мочеиспускательного канала, моча – посредством исследования данных вариантов материала методом ПЦР эффективно диагностируются инфекции половых органов.
- Вирусный гепатит C, ВИЧ инфекция требуют взятие крови на анализ ПЦР.
- С помощью мазка из зева можно подтвердить или опровергнуть факт наличия инфекционного мононуклеоза.
Как проводится тест ПЦР?
Для исследования берется любая среда, в которой может находиться возбудитель, но чаще всего используются:
- Кровь сыворотка или плазма – для выявления множества возбудителей – вирусов гепатита B, C, D, G, герпеса, ВИЧ, цитомегаловируса;
- Моча и сок простаты – при диагностике ЗППП;
- Мокрота, плевральная жидкость, бронхоальвеолярный лаваж – для диагностики легочных и внелёгочных форм туберкулеза;
- Спинномозговая жидкость – для диагностики инфекций нервной системы;
- Околоплодная жидкость – для определения внутриутробных заражений;
- Мазок из зева – для выявления возбудителей инфекционного мононуклеоза и дифтерии;соскобы и мазки со слизистых для диагностики ЗППП;клетки слизистой желудка и желудочный сок — для выявления бактерии хеликобактер, вызывающей гастрит и язву.
При одном взятии материала можно обнаружить сразу нескольких возбудителей, попавших в организм. Такая универсальность избавляет пациента от дополнительных обследований и лишних трат.Обнаружить и идентифицировать участки генетической информации удается при помощи специальных эталонных маркеров ДНК (праймеров) созданных для каждого известного возбудителя. Эталон позволяет найти «свой» фрагмент среди миллионов других. Если это происходит, запускается реакция полимеразной цепи.
ПЦР—реакция делает огромное число копий выявленного участка генной информации (репликацию)
Важно, что реплицируются только участки ДНК и РНК, необходимые для проведения анализа. Поэтому так важны чистота эксперимента и умение персонала обращаться с аппаратурой и образцами.Цепная реакция протекает очень быстро, уже через два часа участок ДНК увеличивается в миллионы раз, что позволяет обнаружить и точно идентифицировать инфекцию. Для работы с эталонами пробирки помещают в специальный прибор
При помощи программы задается алгоритм, несколько раз меняющий температуру среды и влияющий на протекание реакции. Результат ПЦР виден сразу после окончания исследования
Для работы с эталонами пробирки помещают в специальный прибор. При помощи программы задается алгоритм, несколько раз меняющий температуру среды и влияющий на протекание реакции. Результат ПЦР виден сразу после окончания исследования.
Как расшифровать ПЦР анализ
Проведение ПЦР исследования позволяет не просто установить тип инфекции, присутствующий в организме больного, но и оценить его с количественной точки зрения (количество микробов). Расшифровка результатов количественного анализа ПЦР играет важную роль в обнаружении и проверке эффективности лечения большого числа хронических заболеваний, скажем гепатита C.
Результатом анализа ПЦР могут стать положительный и отрицательный ответы.
- Отрицательный результат. Следы инфекции не были выявлены в биологическом материале, который являлся объектом исследования в процессе анализа ПЦР. Как правило, на основании отрицательного результата можно полагать, что в организме действительно отсутствует инфекция.
- Положительный результат. Такой результат анализа ПЦР свидетельствует о том, что следы инфекционного заболевания присутствуют в биологическом материале пациента. Положительный результат анализа ПЦР характеризуется большой степенью точности.
Иногда инфицирование выявляется на фоне полного здоровья и отсутствия признаков заболевания. Некоторые больные считают, что анализ сделан неправильно, но реальная ситуация другая. Если ПЦР показала, что возбудитель в организме есть, значит, он там действительно находится. Просто инфекционные болезни никогда не начинаются сразу после заражения, имея инкубационный период различной продолжительности.Скрытый период может продолжаться очень долго, например, при СПИДе – несколько лет, пока какие-то механизмы не подтолкнут вирусы к размножению. Возбудитель определяется в организме носителей и тех, кто не долечился. Очень часто переходят в скрытую (латентную) форму различные ЗППП. В этом случае может понадобиться дополнительная лабораторная диагностика.
Какие инфекции можно диагностировать методом ПЦР
На диагностику отправляют гинеколог, уролог или дерматолог. Анализ ПЦР дает возможность диагностировать большое число разнообразных инфекций. В эту группу попадают и скрытые, бессимптомные заболевания, находящиеся в инкубационном периоде:
С помощью метода ПЦР можно обнаружить:
- гепатит C, B;
- уреаплазмоз половых органов;
- ИППП – уреаплазмоз, трихомониаз, гарднереллез,;
- хламидиоз половых органов и дыхательных путей;
- микоплазмоз половых органов и дыхательных путей;
- бактериальный вагиноз;
- кандидоз половых органов;
- инфекционный мононуклеоз;
- туберкулез;
- сальмонеллез;
- туберкулез (легочные и внелегочные формы);
- листериоз, клещевые энцефалиты, болезнь Лайма;
- цитомегаловирусную, папилломавирусную, герпесную инфекцию;
- детские заразные болезни, выявляемые при беременности и до зачатия — краснуху, паротит, дифтерию, корь;
- ВИЧ.
При каждом из вышеперечисленных заболеваний, обнаруженным другим методом, желательно делать и ПЦР — исследование. Возбудители многих инфекций имеют несколько типов (штаммов), а более точная диагностика делает лечение эффективнее. Поскольку разные типы возбудителей обладают своими способами передачи инфекции, точное определение возбудителя помогает уберечь от заражения окружающих. Например, гепатитом А можно заразиться через общие предметы и посуду (болезнь грязных рук), а гепатитом С — только через кровь, медицинские инструменты и половые контакты
Это важно для тех, кто находится рядом с больным